Мононейропатии
 Мононейропатии (МН)
Мононейропатии (МН)(информация для пациентов)
Что такое «Мононейропатии»?
Мононейропатии ("моно" - означает "один"; "нейропатия" - "повреждение нерва") - это группа разнообразных по причинам развития болезней, клинические проявления которых ограничиваются поражением одного периферического нерва (двигательного, чувствительного или смешанного).
В случае, если в патологический процесс асимметрично вовлечено несколько периферических нервов, говорят о «множественной мононейропатии».
 Какие мононейропатии бывают?
Какие мононейропатии бывают?Мононейропатии, прежде всего, различают по причинам их развития.
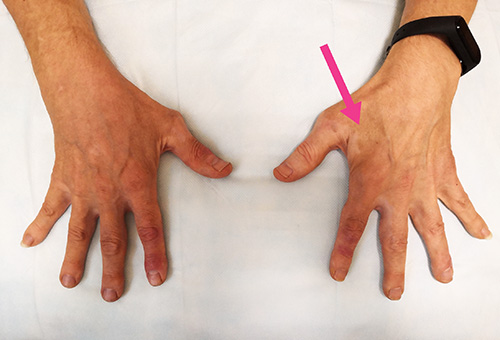
1. Наиболее часто диагностируемыми являются туннельные мононейропатии - группа мононейропатий, развитие которых связано с компрессией (защемлением) и ишемией (нарушение кровоснабжения) периферического нерва в анатомически узких фиброзных и фиброзно-костных каналах (туннелях). На долю туннельных мононейропатий приходится до 1/3 всех поражений периферических нервов. Практически каждый периферический нерв проходит через "неблагоприятное" место - туннель. Клиническая картина складывается из комплекса двигательных, чувствительных и вегетативных нарушений в зоне иннервации защемленного нерва.
 Туннельных мононейропатий очень много. Ниже представлены симптомы некоторых из них, встречаемых в практике наиболее часто:
Туннельных мононейропатий очень много. Ниже представлены симптомы некоторых из них, встречаемых в практике наиболее часто:
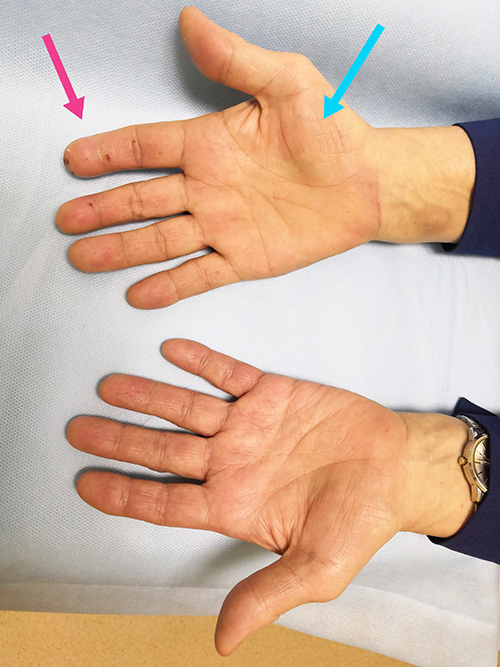
- карпальный туннельный синдром (КТС) – развивается вследствие компрессии срединного нерва на уровне лучезапястного сустава в карпальном канале, образованном костями запястья и ограниченным связкой - удерживателем сухожилий сгибателей пальцев. На начальных стадиях заболевания пациентов беспокоят боль, онемение и покалывание 1-3 пальцев кисти ночью или при пробуждении с утра, уменьшающиеся при встряхивании кистью. Чувствительные нарушения при КТС наблюдаются преимущественно в первых трех и частично в четвертом пальцах кисти - в зоне чувствительной иннервации срединного нерва. Двигательные нарушения в виде затруднений с расстегиванием и застегиванием пуговиц, завязыванием шнурков на ботинках и т. п. (расстройство мелкой моторики) присоединяются гораздо позже и проявляются в виде снижения силы и похудания мышц, иннервируемых срединным нервом (мышц возвышения большого пальца). В дальнейшем боль, онемение пальцев кисти становятся практически постоянными, но усиление симптомов ночью и при физической (в т.ч. позиционной) нагрузке сохраняется. Вегетативные нарушения проявляются в виде акроцианоза, изменения трофики кожи и ногтей, нарушения потоотделения (сухая, тонкая кожа, трещины), ощущения похолодания кисти и т.п.
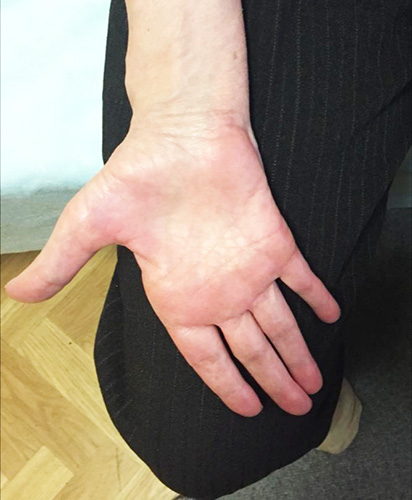
- кубитальный туннельный синдром развивается вследствие компрессии локтевого нерва на уровне локтевого сустава в надмыщелково локтевом желобе и в щели между 2 головками локтевого сгибателя кисти у места верхнего прикрепления. Чувствительные нарушения проявляются раньше двигательных. Характерно появление онемения и парестезий по внутренней поверхности предплечья и кисти, а также в 4 и 5 пальцах. Через несколько месяцев или лет присоединяются слабость и похудание мышц, иннервируемых локтевым нервом: мышцы, приводящей большой палец, межкостных мышц, а также мышц мизинца (гипотенара).
- парестетическая мералгия Рота–Бернгардта (болезнь Рота) - это туннельная мононейропатия, развивающаяся вследствие компрессии наружного кожного нерва бедра в туннеле под паховой (пупартовой) связкой либо на уровне передней верхней ости подвздошной кости. Факторами риска развития заболевания являются избыточный вес (абдоминальное ожирение), ношение тугого пояса, узких брюк, особенно с низкой посадкой, беременность. Основными симптомами парестетической мералгии являются: боль, онемение и парестезии на ограниченном участке - в зоне иннервации наружного кожного нерва бедра, которая локализована по передне-боковой поверхности бедра. В начале заболевания парестезии появляются и усиливаются при стоянии или ходьбе, сдавлении одеждой, затем становятся постоянными. В некоторых случаях боли становятся интенсивными. Из-за болевых ощущений возможно нарушение ходьбы, напоминающие перемежающуюся хромоту. Слабость мышц бедра не развивается.
- синдром грушевидной мышцы (пириформис-синдром) возникает вследствие компрессии седалищного нерва между грушевидной мышцей и крестцово остистой связкой в подгрушевидном пространстве. Причины развития синдрома многочисленны. Клиническая картина синдрома грушевидной мышцы складывается из локальных симптомов (боль в ягодице, крестцово-подвздошном и тазобедренном суставах, которая усиливается при ходьбе, в положение стоя, при приведении бедра) и симптомов сдавления седалищного нерва (иррадиация боли по задней поверхности ноги по ходу нерва, онемение голени и стопы, редко - слабость мышц стопы).
- фибулярный туннельный синдром (синдром Гийена–Сеза де Блондена–Вальтера, профессиональный паралич копальщиков луковиц тюльпанов) развивается при компрессии общего малоберцового нерва на уровне коленного сустава (головки малоберцовой кости). Наиболее частыми причинами являются длительное пребывание в положении на корточках, сдавление извне гипсовой лангетой. Симптомы достаточно яркие - развивается слабость мышц-разгибателей стопы (стопа "виснет"; невозможно носок потянуть вверх на себя) и онемение по передне-наружной поверхности голени и стопы.
Почему развиваются туннельные мононейропатии и каковы факторы риска их развития?
Чаще всего туннельные мононейропатии - это "профессиональное" заболевание, встречающееся у работников, выполняющих монотонные, длительные движения конечностями, вынужденные длительно пребывать в статической позе или носить некомфортную спец.одежду и т.д. Часто туннельные мононейропатии связаны с соматическими заболеваниями (ревматический артрит, сахарный диабет, гипотиреоз и др.) и с гормональными перестройками в организме (беременность, климактерический период, старение). Нередко пациенты во время длительного и глубокого сна, особенно после употребления алкоголя, "отлёживают" руку или ногу, при этом периферический нерв или нервы страдают в местах их наибольшей уязвимости. Анатомические особенности строения также имеют значение, например, узость костно-фиброзных каналов.
!!! Следует помнить о наследственной нейропатии со склонностью к параличам от сдавления - генетическом заболевании, при котором мутация в гене PMP22 приводит с повышенной чувствительности периферических нервов к сдавлению на уровне туннелей, вследствие чего риск развития туннельного синдрома повышается в разы.
2. Посттравматические мононейропатии - это мононейропатии, развивающиеся вследствие травмы периферического нерва. Посттравматические мононейропатии занимают второе место по распространенности. Травматический фактор может быть разным, в том числе ятрогенным, также как и степень поражения периферического нерва. Клиническая картина складывается из комплекса двигательных, чувствительных и вегетативных нарушений в зоне иннервации травмированного нерва. Нередко посттравматической нейропатии сопутствует комплексный регионарный болевой синдром.
3. Постинфекционные мононейропатии развиваются на фоне или после перенесенной инфекции, чаще вирусной этиологии.
В отличие от мононейропатий, причинами развития множественного поражения периферических нервов (множественных мононейропатий), как правило, являются:
- дизиммунные заболевания периферических нервов (ХВДП, ММН), а также органов и систем (системная красная волчанка, васкулиты, ревматический артрит, болезнь Шегрена и др.)
- инфекционное заболевание (например, нейроборрелиоз, лепра)
- наследственная предрасположенность (упомянутая выше наследственная нейропатия со склонностью к параличам от сдавления).
Особого внимания заслуживают краниальные мононейропатии (поражение черепных нервов (ЧН)), при развитии которых следует исключать инфекционные, дизиммунные и другие редкие причины (нейросаркоидоз, нейролимфоматоз). Симптомы краниальной нейропатии зависят от распространенности процесса и вовлечения того или иного черепного нерва, например:
- при нейропатии глазодвигательного нерва (III пара ЧН) развивается четкая триада: птоз, миоз и энофтальм; ограничение подвижности глазного яблока на пораженной стороне вверх и во внутрь, что сопровождается двоением (диплопией);
- при нейропатии тройничного нерва (V пара ЧН) развивается выраженный болевой синдром, реже чувствительные нарушения в зоне иннервации как одной, так и всех трех ветвей нерва;
- при нейропатии лицевого нерва (VII пара ЧН) возникает слабость мимической мускулатуры с появлением лагофтальма, асимметрии оскала, а также в зависимости от уровня поражения нерва нарушениями вкуса и гиперакузией;
- при поражении бульбарной группы ЧН развиваются нарушение речи, глотания, гнусавость голоса.
На основании чего устанавливается диагноз "Мононейропатия"?
Для подтверждения поражения периферического нерва необходимы:
- анализ истории развития заболевания
- оценка неврологического статуса
- электронейромиография (ЭНМГ)
- УЗИ периферического нерва
- при поражении краниальных нервов - МРТ головного мозга
Проведение ЭНМГ-исследования необходимо во всех случаях, поскольку данный метод позволяет не только подтвердить поражение периферических нервов, но и уточнить локализацию и характер их повреждения. Важно проведение исследования хорошо подготовленным и опытным специалистом на электромиографе высокого класса. Методологические ошибки и недостаточный объем данного исследования часто приводят к ошибочным диагнозам. Поэтому мы, специалисты Центра заболеваний периферической нервной системы, рекомендуем проведение ЭНМГ только в специализированных центрах, имеющих достаточный опыт и знания в данной области.
Для исключения сопутствующей соматической патологии, часто связанной с развитием мононейропатий, назначаются следующие лабораторные и инструментальные обследования:
- общий клинический и развернутый биохимический анализы крови;
- RW, анти-ВИЧ, НВsAg и анти-HCV;
- ревмо-пробы; анализ крови на боррелиоз; ТТГ и другие;
- при подозрении на наследственную нейропатию со склонностью к параличам от сдавления будет рекомендован генетический анализ на мутации гена PMP22.
Какое существует лечение при мононейропатии и каков прогноз?
Терапия и прогноз при мононейропатии определяются причиной поражения периферического нерва или нервов.
Для туннельных мононейропатий наиболее эффективными являются ортезирование (лечение положением), лечебные внутриканальные блокады и оперативные вмешательства (декомпрессия нерва). При своевременном установлении диагноза нарушенные функции полностью восстанавливаются.
Для посттравматических мононейропатий единственным методом лечения является восстановительная терапия. Прогноз восстановления зависит от степени поражения нерва и его длинны.
При дизиммунном генезе множественной мононейропатии назначается патогенетическая терапия (прием гормональных препаратов, введение иммуноглобулина, плазмаферез).
В ФГБНУ НЦН сотрудниками Центра заболеваний периферической нервной системы проводятся консультации пациентов с патологией периферических нервов, имеется весь перечень необходимых для уточнения диагноза лабораторных и инструментальных обследований.
ЗАПИСЬ НА ПРИЕМ ПО МНОГОКАНАЛЬНЫМ ТЕЛЕФОНАМ
+7 (495) 374-77-76
+7 (495) 374-55-83
Дата издания: 23.04.2020